เบาหวานชนิดที่ 2 (TYPE 2 DIABETES)
เบาหวานชนิดที่ 2 (Type 2 Diabetes) คือภาวะที่ร่างกายไม่สามารถตอบสนองต่ออินซูลิน (Insulin) ได้อย่างมีประสิทธิภาพ ซึ่งอินซูลินเป็นฮอร์โมนที่นำน้ำตาลในเลือดเข้าสู่เซลล์ต่าง ๆ เพื่อเผาผลาญเป็นพลังงาน จึงส่งผลให้ระดับน้ำตาลในเลือดสูงกว่าปกติ ในกรณีที่มีอาการรุนแรง ร่างกายจะไม่สามารถผลิตอินซูลินได้เพียงพอต่อความต้องการ หากปล่อยทิ้งไว้อาจทำให้เกิดภาวะแทรกซ้อนตามมา
เบาหวานชนิดที่ 2 มักพบได้ในผู้ใหญ่ แต่ปัจจุบันโรคอ้วนในเด็กเพิ่มขึ้น ทำให้ความเสี่ยงต่อการเกิดเบาหวานในเด็กเพิ่มสูงขึ้น แม้ว่าเบาหวานชนิดที่ 2 ไม่สามารถรักษาให้หายขาดได้ แต่การปรับเปลี่ยนพฤติกรรมร่วมกับการรับประทานยาหรือการฉีดอินซูลินจะช่วยควบคุมระดับน้ำตาลในเลือดได้

อาการของเบาหวานชนิดที่ 2
อาการของเบาหวานชนิดที่ 2 จะเกิดขึ้นแบบค่อยเป็นค่อยไปหรือไม่มีอาการใด ๆ ในระยะแรก ทำให้ผู้ป่วยมักไม่ทราบว่าตนเองมีอาการของโรค และอาจใช้ระยะเวลาหลายปีถึงทราบจากอาการที่สังเกตได้ โดยอาการที่อาจพบในผู้ป่วยเบาหวานมีดังนี้
- กระหายน้ำมาก
- ปากแห้ง
- ปัสสาวะบ่อย
- หิวบ่อยขึ้น แต่น้ำหนักลดลงอย่างไม่ทราบสาเหตุ
- อ่อนเพลีย
หากพบอาการเหล่านี้ หรือรู้สึกชาบริเวณปลายมือและปลายเท้า ตาพร่ามัว เกิดแผลง่ายและติดเชื้อได้ง่าย ผิวหนังบริเวณข้อพับหรือรอยพับของผิวหนังมีสีคล้ำขึ้นโดยไม่ทราบสาเหตุ โดยเฉพาะบริเวณใต้รักแร้และลำคอ อาจเป็นสัญญาณของการเกิดภาวะแทรกซ้อนของโรคเบาหวาน ผู้ป่วยควรไปพบแพทย์เพื่อวินิจฉัยและรับการรักษาอย่างเหมาะสม
สาเหตุของเบาหวานชนิดที่ 2
อินซูลินเป็นฮอร์โมนชนิดหนึ่งที่ผลิตจากตับอ่อน มีหน้าที่นำน้ำตาลจากเลือดเข้าสู่เซลล์ และเปลี่ยนน้ำตาลที่ได้จากอาหารที่รับประทานให้เป็นพลังงานในร่างกาย ในผู้ป่วยเบาหวานชนิดที่ 2 จะเกิดภาวะดื้ออินซูลิน (Insulin Resistance) ซึ่งเป็นภาวะที่เซลล์ในร่างกายตอบสนองต่ออินซูลินน้อยกว่าที่ควรจะเป็น ส่งผลให้การดึงน้ำตาลในเลือดเข้าสู่เซลล์เพื่อเป็นพลังงานลดลง ทำให้ระดับน้ำตาลในเลือดสะสมสูงขึ้น โดยในระยะแรก ตับอ่อนจะผลิตอินซูลินเพิ่มขึ้นเพื่อให้ร่างกายนำน้ำตาลไปใช้เป็นพลังงานได้ตามปกติ แต่เมื่อเวลาผ่านไป เซลล์ในตับอ่อนที่ทำหน้าที่ผลิตอินซูลินอาจถูกทำลายจนไม่สามารถผลิตอินซูลินตามความต้องการของร่างกายได้อีก
ปัจจัยเสี่ยงที่กระตุ้นให้เกิดโรคเบาหวานชนิดที่ 2 มีดังนี้
- ภาวะน้ำหนักเกิน มีรูปร่างท้วมหรืออ้วน โดยตรวจวัดจากการคำนวณค่าดัชนีมวลกาย (BMI) หากมีค่า BMI อยู่ที่ 23-24.90 จะจัดอยู่ในเกณฑ์น้ำหนักเกิน
- กิจวัตรประจำวันที่ไม่ได้ขยับร่างกายเพื่อเผาผลาญพลังงาน
- สมาชิกในครอบครัวมีประวัติของโรคเบาหวานชนิดที่ 2
- อายุที่เพิ่มขึ้น โดยเฉพาะผู้มีอายุมากกว่า 45 ปี มักไม่ได้ออกกำลังกายและมวลกล้ามเนื้อลดลง ทำให้มีน้ำหนักตัวเพิ่มขึ้น แต่โรคเบาหวานสามารถพบได้ทุกช่วงวัย รวมถึงอาจพบในเด็กหรือวัยรุ่นได้เช่นกัน
- ภาวะก่อนเป็นโรคเบาหวาน (Prediabetes) เป็นภาวะที่ระดับน้ำตาลในเลือดสูงกว่าปกติ แต่ยังไม่ถึงขั้นของโรคเบาหวาน หากปล่อยไว้โดยไม่ได้รับการรักษาอาจกลายเป็นโรคเบาหวานชนิดที่ 2
- โรคเบาหวานขณะตั้งครรภ์ (Gestational Diabetes) หรือคลอดบุตรที่มีน้ำหนักมากกว่า 4 กิโลกรัม
- ภาวะถุงน้ำรังไข่หลายใบ (Polycystic Ovary Syndrome) ในเพศหญิง
- ผิวหนังบริเวณใต้รักแร้และลำคอมีสีเข้มขึ้นโดยไม่ทราบสาเหตุในวัยเด็ก
นอกจากนี้ โรคเบาหวานชนิดที่ 2 อาจเกิดขึ้นจากอาหารที่รับประทาน เชื้อชาติ ปัญหาสุขภาพ อย่างความผิดปกติของระบบเผาผลาญและความดันโลหิตสูงและไตรกลีเซอร์ไรด์สูง โรคที่เกี่ยวข้องกับภาวะฮอร์โมนผิดปกติ อย่างโรคไทรอยด์และกลุ่มอาการคุชชิง (Cushing Syndrome) รวมถึงความเสียหายของเซลล์ในตับอ่อนที่มีหน้าที่ผลิตอินซูลิน
การวินิจฉัยโรคเบาหวานชนิดที่ 2
หากเริ่มมีอาการผิดปกติแม้จะไม่มีอาการภาวะก่อนเป็นโรคเบาหวาน แต่ผู้ป่วยควรไปพบแพทย์เพื่อตรวจวินิจฉัยโรคเบาหวาน โดยแพทย์อาจสอบถามอาการ ประวัติสุขภาพของผู้ป่วยและครอบครัว แล้วตรวจด้วยวิธีอื่น ๆ เพิ่มเติม ดังนี้
การตรวจระดับน้ำตาลในเลือดหลังอดอาหาร (Fasting Blood Glucose)
ผู้ป่วยจะต้องงดการรับประทานอาหารและดื่มน้ำในช่วงกลางคืนเป็นเวลา 8 ชั่วโมงก่อนการตรวจในตอนเช้า โดยค่าระดับน้ำตาลในเลือดปกติควรต่ำกว่า 100 มิลลิกรัมต่อเดซิลิตร หากอยู่ระหว่าง 100–125 มิลลิกรัมต่อเดซิลิตร อาจอยู่ในภาวะเสี่ยงต่อโรคเบาหวาน และเมื่อสูงกว่าหรือเท่ากับ 126 มิลลิกรัมต่อเดซิลิตร จะถือว่าเป็นโรคเบาหวาน
การตรวจน้ำตาลเฉลี่ยสะสม (Glycohemoglobin A1c หรือ Glycosylated Hemoglobin Test)
เป็นการตรวจระดับน้ำตาลกลูโคสในเลือดช่วง 2–3 เดือนก่อนการเข้ารับการตรวจ โดยค่าปกติจะมีระดับต่ำกว่า 5.7 เปอร์เซ็นต์ หากมีค่าน้ำตาลอยู่ในช่วง 5.7-6.4 เปอร์เซ็นต์ จะจัดอยู่ในภาวะเสี่ยงเป็นโรคเบาหวาน และหากมีค่าน้ำตาลเฉลี่ยสะสมมากกว่าหรือเท่ากับ 6.5 เปอร์เซ็นต์ แสดงว่าผู้ป่วยเป็นโรคเบาหวาน
การตรวจระดับน้ำตาลแบบสุ่มตรวจ (Random Blood Sugar)
เป็นการเจาะเลือดโดยไม่ต้องงดอาหาร หากค่าระดับน้ำตาลในเลือดสูงกว่าหรือเท่ากับ 200 มิลลิกรัมต่อเดซิลิตร และมีอาการกระหายน้ำมาก ปัสสาวะบ่อย หรืออาการอื่นที่เป็นสัญญาณของโรคเบาหวาน แสดงว่าผู้ป่วยมีความเสี่ยงสูงที่จะเป็นโรคเบาหวาน
การทดสอบการตอบสนองของฮอร์โมนอินซูลินต่อระดับน้ำตาลในเลือด (Oral Glucose Tolerance Test)
เป็นวิธีที่มักใช้ตรวจขณะตั้งครรภ์หรือใช้ในงานวิจัย โดยอาจมีการตรวจระดับน้ำตาลในเลือดซ้ำขึ้นอยู่กับดุลยพินิจของแพทย์ เช่น แบ่งเป็นก่อนการดื่มน้ำที่มีน้ำตาลกลูโคสละลาย หลังการดื่ม 1 ชั่วโมง และ 2 ชั่วโมง เพื่อวินิจฉัยการจัดการร่างกายเมื่อได้รับน้ำตาล เป็นต้น
สำหรับเกณฑ์การวัดประเมินค่าจะแตกต่างกัน โดยเกณฑ์การวินิจฉัยโรคเบาหวานขณะตั้งครรภ์ของประเทศไทยมักใช้เกณฑ์ของ Carpenter และ Coustan และเกณฑ์ของ International Diabetes Federation (IDF) เช่น ตามเกณฑ์ IDF หากมีค่าน้ำตาลในเลือดมากกว่าหรือเท่ากับ 92, 180, และ 153 มิลลิกรัมต่อเดซิลิตร ตั้งแต่ 1 ค่าขึ้นไปจะถือว่าเป็นโรคเบาหวานขณะตั้งครรภ์ และสำหรับกลุ่มเสี่ยงอื่น ๆ หากมีค่าระดับน้ำตาลในเลือดสูงกว่าหรือเท่ากับ 200 มิลลิกรัมต่อเดซิลิตร จะถือว่าเป็นโรคเบาหวาน
ทั้งนี้ ราชวิทยาลัยอายุรแพทย์แห่งประเทศไทยแนะนำให้บุคคลต่อไปนี้เข้ารับการตรวจโรคเบาหวานชนิดที่ 2
- ผู้ที่มีอายุ 35 ปีขึ้นไป
- ผู้ที่อ้วน โดยมีค่า BMI มากกว่าหรือเท่ากับ 25 และมีคนในครอบครัวเป็นโรคเบาหวาน
- ผู้เป็นโรคความดันโลหิตสูงหรือกำลังรับประทานยาควบคุมความดันโลหิตสูง
- ผู้มีระดับไขมันในเลือดผิดปกติ คือมีระดับไตรกลีเซอไรด์เท่ากับหรือมากกว่า 250 มิลลิกรัมต่อเดซิลิตร หรือมีระดับไขมันชนิดดี (HDL) น้อยกว่า 35 มิลลิกรัมต่อเดซิลิตร
- ผู้มีประวัติเป็นโรคเบาหวานขณะตั้งครรภ์หรือเคยคลอดบุตรน้ำหนักเกิน 4 กิโลกรัม
- ผู้มีโรคประจำตัว เช่น โรคหัวใจและหลอดเลือด กลุ่มอาการถุงน้ำในรังไข่ เป็นต้น
การรักษาเบาหวานชนิดที่ 2
เบาหวานชนิดที่ 2 อาจใช้หลายวิธีในการควบคุมระดับน้ำตาลในเลือดให้อยู่ในระดับปกติเพื่อลดความเสี่ยงของการเกิดภาวะแทรกซ้อน โดยอาจใช้การปรับพฤติกรรม การใช้ยา การใช้อินซูลิน และการผ่าตัดในบางกรณี ขึ้นอยู่กับอาการและความรุนแรงของโรค
การปรับพฤติกรรม
การปรับพฤติกรรมบางอย่างอาจช่วยให้ผู้ป่วยสามารถรักษาระดับน้ำตาลในเลือดให้อยู่ในเกณฑ์ปกติได้ เช่น
- รับประทานอาหารที่มีประโยชน์และหลากหลาย โดยเลือกอาหารที่มีกากใยสูง โดยเฉพาะผัก ผลไม้ และธัญพืชไม่ขัดสี หลีกเลี่ยงอาหารที่มีไขมัน โซเดียม และเลือกรับประทานอาหารที่มีค่า Glycemic Index ต่ำ
- ออกกำลังกายสม่ำเสมอวันละ 30–60 นาที โดยปรึกษาแพทย์ก่อนวางแผนออกกำลังกายและอาจเลือกออกกำลังด้วยกิจกรรมที่ชื่นชอบอย่างหลากหลายในแต่ละสัปดาห์ เช่น เดินเร็ว วิ่ง ขี่จักรยาน หรือโยคะ สำหรับผู้ที่มีระดับน้ำตาลในเลือดก่อนออกกำลังกายต่ำกว่า 100 มิลลิกรัมต่อเดซิลิตร ควรกินอาหารประเภทคาร์โบไฮเดรตเพิ่มเติมก่อนออกกำลังกาย
- ลดน้ำหนักร้อยละ 5–10 ของน้ำหนักตัว ร่วมกับการควบคุมอาหารให้เหมาะสม เพื่อควบคุมน้ำหนักส่วนเกินให้อยู่ในเกณฑ์ที่เหมาะสม
- ควบคุมระดับน้ำตาลในเลือด โดยวัดระดับน้ำตาลและจดบันทึกไว้อย่างสม่ำเสมอ และอาจปรึกษาแพทย์เกี่ยวกับความถี่ในการตรวจวัด ซึ่งจะช่วยควบคุมระดับน้ำตาลให้อยู่ในเกณฑ์ได้ดีขึ้น
การใช้ยา
การใช้ยารักษาโรคเบาหวานจะใช้ในกรณีที่ปรับพฤติกรรมแล้วยังไม่สามารถควบคุมระดับน้ำตาลในเลือดได้ โดยยาที่นำมาใช้จะขึ้นอยู่กับระดับน้ำตาลในเลือดและปัญหาสุขภาพของผู้ป่วย ซึ่งแพทย์อาจใช้ยาหลายชนิดร่วมกัน
- ยาชนิดรับประทาน เช่น ยาเมทฟอร์มิน (Metformin) และยากลุ่มไธอะโซลิดีนไดโอน (Thiazolidinediones) เป็นกลุ่มที่ลดภาวะดื้ออินซูลิน หรือยากลุ่มซัลโฟนิลยูเรีย (Sulfonylurea) ที่ช่วยกระตุ้นให้ตับอ่อนหลั่งสารอินซูลินเพิ่มขึ้น เป็นต้น
- ยาฉีดอินซูลิน (Insulin Therapy) มีอยู่หลายชนิด โดยแพทย์จะเป็นผู้พิจารณาชนิดของอินซูลินที่จะฉีดให้ขึ้นกับความรุนแรงของโรคในผู้ป่วย
ในบางกรณี แพทย์อาจสั่งจ่ายยาชนิดอื่นร่วมด้วย เช่น ยาลดความดันโลหิต ยาลดคอเลสเตอรอล หรือยาแอสไพรินขนาดต่ำเพื่อป้องกันโรคหัวใจและหลอดเลือด นอกจากนี้ ผู้ป่วยเบาหวานที่มีค่าดัชนีมวลกายมากกว่า 35 แพทย์อาจพิจารณาให้เข้ารับการผ่าตัดผู้ป่วยโรคอ้วน (Bariatric Surgery) แต่อาจมีค่าใช้จ่ายสูงและเสี่ยงต่อการเกิดผลข้างเคียงหลังการผ่าตัด
ภาวะแทรกซ้อนของเบาหวานชนิดที่ 2
หากผู้ป่วยมีระดับน้ำตาลในเลือดสูงสะสมในร่างกายเป็นระยะเวลานาน อาจทำให้อวัยวะภายใน อย่างหัวใจ หลอดเลือด เส้นประสาท ดวงตา หรือไตถูกทำลาย โดยภาวะแทรกซ้อนที่อาจเกิดจากโรคเบาหวานมีดังนี้
- โรคหัวใจและหลอดเลือด เช่น โรคหลอดเลือดสมอง โรคความดันโลหิตสูง และโรคหลอดเลือดแข็ง (Atherosclerosis) เป็นต้น
- ความผิดปกติของระบบประสาท ผู้ป่วยอาจมีอาการชาหรือปวดแสบปวดร้อน โดยเริ่มจากปลายมือหรือปลายเท้า หากอาการรุนแรงอาจทำให้ผู้ป่วยสูญเสียความรู้สึกบริเวณแขนและขา รวมถึงอาจทำให้เกิดความผิดปกติต่อระบบย่อยอาหารและสมรรถภาพทางเพศ
- ความผิดปกติต่อดวงตา เช่น โรคต้อหิน ต้อกระจก และภาวะเบาหวานขึ้นตา (Diabetic Retinopathy) จนอาจทำให้ผู้ป่วยสูญเสียการมองเห็นได้หากไม่ได้รับการรักษา
- ความผิดปกติของไต อย่างไตเสื่อมหรือไตวาย และอาจจำเป็นต้องได้รับการผ่าตัดปลูกถ่ายไต
- โรคผิวหนังจากเชื้อแบคทีเรียและเชื้อรา ทำให้เกิดอาการคันและเกิดเป็นแผลตามผิวหนัง โดยแผลที่เกิดขึ้นมักจะหายยากและเสี่ยงต่อการติดเชื้ออย่างรุนแรง
- ความผิดปกติอื่น ๆ เช่น ปัญหาด้านการได้ยิน โรคนอนไม่หลับ และโรคอัลไซเมอร์ เป็นต้น
การป้องกันเบาหวานชนิดที่ 2
การปรับพฤติกรรมเป็นวิธีที่ช่วยป้องกันเบาหวานชนิดที่ 2 แม้คนในครอบครัวจะมีประวัติของโรคเบาหวานมาก่อน สามารถป้องกันการเกิดภาวะแทรกซ้อนและการเกิดโรคเบาหวานในผู้ที่มีความเสี่ยงของโรคเบาหวานได้ โดยอาจใช้วิธีต่อไปนี้
- รับประทานอาหารที่มีประโยชน์ โดยเลือกรับประทานอาหารที่มีไขมันต่ำและมีกากใยสูง อย่างเนื้อสัตว์ไม่ติดมัน เนื้อปลา ผัก ผลไม้ หรือธัญพืชไม่ขัดสี
- ออกกำลังกายอย่างสม่ำเสมอเป็นเวลาอย่างน้อย 30–60 นาที สำหรับการออกกำลังในระดับปานกลาง หรือ 15–30 นาที สำหรับการออกกำลังกายระดับหนัก หากร่างกายไม่สามารถออกกำลังเป็นระยะเวลานานติดต่อกันได้ ควรทำกิจกรรมที่ได้ออกแรงทดแทนในระหว่างวัน
- ควบคุมน้ำหนักให้อยู่ในเกณฑ์มาตรฐาน ร่วมกับการปรับพฤติกรรมการรับประทานอาหารและออกกำลังกาย
- หลีกเลี่ยงการนั่งอยู่นิ่ง ๆ หรือไม่ได้เคลื่อนไหวร่างกายเป็นเวลานาน ควรลุกขึ้นเดินยืดเส้นยืดสายเป็นระยะในระหว่างวัน
- หลีกเลี่ยงการสูบบุหรี่หรือดื่มเครื่องดื่มแอลกอฮอล์
โรคเบาหวานชนิดที่ 2
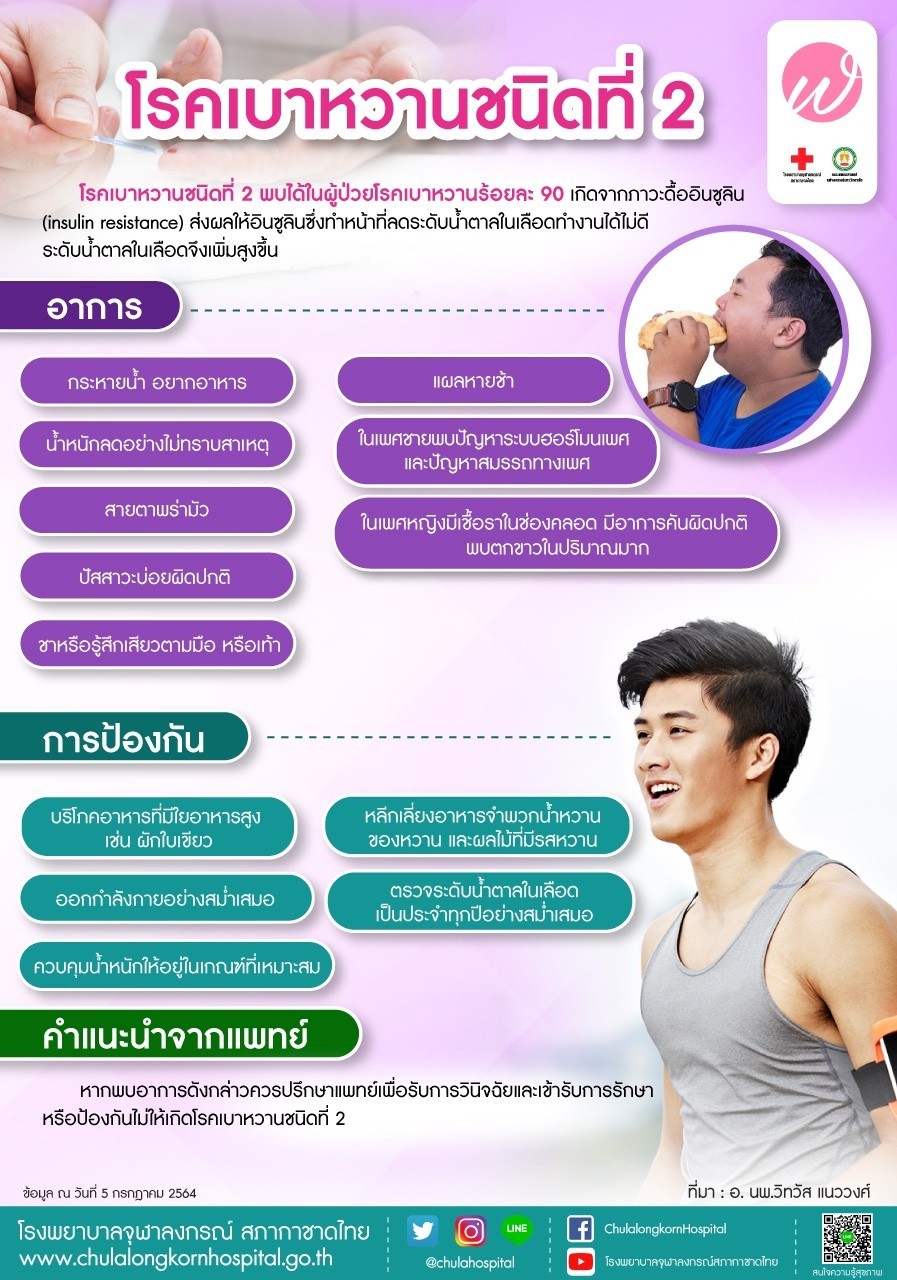
โรคเบาหวานชนิดที่ 2 พบได้ในผู้ป่วยโรคเบาหวานร้อยละ 90 เกิดจากภาวดื้ออินซูลิน (insulin resistance) ส่งผลให้อินซูลินซึ่งทำหน้าที่ลดระดับน้ำตาลในเลือดทำงานได้ไม่ดีระดับน้ำตาลในเลือดจึงเพิ่มสูงขึ้น
อาการ
- กระหายน้ำ อยากอาหาร
- น้ำหนักลดอย่างไม่ทราบสาเหตุ
- สายตาพร่ามัว
- ปัสสาวะบ่อยผิดปกติ
- ชาหรือรู้สึกเสียวตามมือ หรือเท้า
- แผลหายช้า
- ในเพศชายพบปัญหาระบบฮอร์โมนเพศและปัญหาสมรรถทางเพศ
- ในเพศหญิงมีเชื้อราในช่องคลอด มีอาการคันผิดปกติพบตกขาวในปริมาณมาก
การป้องกัน
- บริโภคอาหารที่มีใยอาหารสูง เช่น ผักใบเขียว
- ออกกำลังกายอย่างสม่ำเสมอ
- ควบคุมน้ำหนักให้อยู่ในเกณฑ์ที่เหมาะสม
- หลีกเลี่ยงอาหารจำพวกน้ำหวานของหวาน และผลไม้ที่มีรสหวาน
- ตรวจระดับน้ำตาลในเลือดเป็นประจำทุกปีอย่างสม่ำเสมอ
คำแนะนำจากแพทย์
หากพบอาการดังกล่าวควรปรึกษาแพทย์เพื่อรับการวินิจฉัยและเข้ารับการรักษาหรือป้องกันไม่ให้เกิดโรคเบาหวานชนิดที่ 2
เบาหวานชนิดที่ 2 อาการ สาเหตุ และการรักษา
เบาหวานชนิดที่ 2 (Type 2 Diabetes Mellitus) เป็นภาวะเรื้อรังที่ส่งผลต่อการเผาผลาญน้ำตาลในเลือด เกิดจากร่างกายดื้อต่ออินซูลิน ทำให้ไม่สามารถควบคุมระดับน้ำตาลในเลือดได้ตามปกติ อีกทั้งภาวะที่ร่างกายสังเคราะห์อินซูลิน (Insulin) ได้ไม่เพียงพอ ก็อาจส่งผลให้เกิดโรคเบาหวานชนิดที่ 2 ได้เช่นกัน
คำจำกัดความ
เบาหวานชนิดที่ 2 คืออะไร
เบาหวานชนิดที่ 2 (Type 2 Diabetes Mellitus) เป็นภาวะเรื้อรังชนิดหนึ่งที่มีความผิดปกติในการเผาผลาญน้ำตาลในเลือด มักมีสาเหตุเบื้องต้นมากจากร่างกายเกิดภาวะดื้อต่ออินซูลิน ซึ่งอินซูลินนี้เป็นฮอร์โมนหลักที่ทำหน้าที่ในการควบคุมระดับน้ำตาลในเลือด จึงส่งผลให้มีระดับน้ำตาลในเลือดเพิ่มสูงกว่าปกติ
อย่างไรก็ตาม เเม้โรคเบาหวานชนิดที่ 2 จะไม่สามารถรักษาให้หายขาด แต่สามารถควบคุมโรคได้ด้วยการปรับพฤติกรรมสุขภาพที่เหมาะสม เช่น รับประทานอาหารที่มีประโยชน์ การออกกำลังกาย และการควบคุมน้ำหนัก แต่หากปรับเปลี่ยนพฤติกรรมสุขภาพแล้ว ระดับน้ำตาลยังสูงเกินกว่าเกณฑ์ที่เหมาะสม ก็อาจจำเป็นต้องใช้ยารักษาเบาหวานร่วมด้วย
เบาหวานชนิดที่ 2 พบได้บ่อยได้แค่ไหน
โรคเบาหวานชนิดที่ 2 มักพบในผู้ใหญ่มากกว่าเด็ก แต่ในปัจจุบันนี้ พบว่าเด็กมีภาวะโรคอ้วนมีจำนวนเพิ่มมากขึ้น ซึ่งนับเป็นปัจจัยเสี่ยงที่สำคัญของการเกิดเบาหวานชนิดที่ 2 จึงทำให้พบว่ามีจำนวนเด็กที่เป็นโรคเบาหวานเพิ่มขึ้นด้วย อย่างไรก็ดี การดูแลสุขภาพให้ดี มีการปรับพฤตกรรมสุขภาพที่เหมาะสม จะช่วยลดความเสี่ยงในการเกิดโรคเบาหวานชนิดที่ 2 ได้
อาการ
อาการของเบาหวานชนิดที่ 2
อาการของเบาหวานชนิดที่ 2 มักเกิดขึ้นอย่างช้า ๆ ค่อยเป็นค่อยไป จนทำให้บางครั้งผู้ป่วยอาจเป็นเบาหวานมานานหลายปีโดยไม่รู้ตัว โดยอาการของโรคเบาหวานที่พบได้ทั่วไป ได้แก่
- กระหายน้ำมากขึ้นและปัสสาวะบ่อย เนื่องจากเมื่อมีระดับน้ำตาลในเลือดเพิ่มสูงขึ้น ร่างกายจะพยามขับน้ำตาลส่วนเกินออกทางปัสสาวะ จึงทำให้มีอาการปัสสาวะบ่อย ส่งผลให้มีการสูญเสียน้ำออกจากร่างกายมากขึ้น สมองจึงกระตุ้นให้เกิดอาการกระหายน้ำ เพื่อให้ดื่มน้ำเพิ่มขึ้นทดเเทนส่วนที่สูญเสียไป
- หิวบ่อยขึ้น เนื่องจากเมื่ออินซูลินไม่เพียงพอกับความต้องการของร่างกาย จะส่งผลให้การเผาผลาญน้ำตาลเป็นพลังงานของเซลล์ต่าง ๆ บกพร่องไป ทำให้ร่างกายขาดพลังงานและทำให้รู้สึกหิวบ่อย
- น้ำหนักลดลง แม้จะหิวบ่อยจนรับประทานมากขึ้น แต่น้ำหนักก็อาจลดลง เพราะร่างกายเผาผลาญน้ำตาล หรือ กลูโคส (Glucose) มาใช้เป็นพลังงานไม่ได้ จึงต้องใช้หันไปสลายโปรตีนจากกล้ามเนื้อและไขมันจากเนื้อเยื่อไขมันแทน จึงส่งผลให้น้ำหนักตัวลดลง
- อ่อนเพลีย หากเซลล์ขาดพลังงาน อาจทำให้รู้สึกอ่อนเพลีย และหงุดหงิดง่าย
- มองเห็นไม่ชัดเจน เพราะเมื่อระดับน้ำตาลในเลือดสูงเกินไป จะส่งผลต่อความเข้มข้นของน้ำในเลนส์ตา จึงทำให้มองภาพไม่คมชัดได้
- แผลหายช้าหรือติดเชื้อบ่อย เมื่อระดับน้ำตาลในเลือดสูง จะส่งผลให้ระบบภูมิคุ้มกันของร่างกายทำงานบกพร่อง จึงทำให้เกิดการติดเชื้อได้ง่าย
- ผื่นสีคล้ำ ผู้ป่วยเบาหวานชนิดที่ 2 บางรายอาจมีผื่นหนาสีคล้ำ หรือหนังด้านขึ้น โดยเฉพาะบริเวณหลังคอและรักแร้ ซึ่งเป็นผื่นที่บ่งบอกถึง ภาวะดื้อต่ออินซูลิน
สาเหตุ
สาเหตุของเบาหวานชนิดที่ 2
เบาหวานชนิดที่ 2 เกิดจากร่างกายมีภาวะดื้อต่ออินซูลิน ซึ่งทำให้ตับอ่อนต้องทำงานหนักมากขึ่นเรื่อย ๆ เพื่อผลิตฮอร์โมนอินซูลินเพิ่มขึ้นมาทดเเทน จนในที่สุดตับอ่อนล้าเเละเสื่อมสภาพจึงผลิตอินซูลินได้ลดลง ไม่เพียงพอที่จะควบคุมน้ำตาลในเลือดให้อยู่ในระดับปกติได้ น้ำตาลในกระแสเลือดจึงเพิ่มสูงขึ้น และเกิดเป็นเบาหวานชนิดที่ 2 ในที่สุด
ปัจจัยเสี่ยง
ปัจจัยเสี่ยงของเบาหวานชนิดที่ 2
ปัจจัยเสี่ยงในการเกิดเบาหวานชนิดที่ 2 มีหลายประการ เช่น
- น้ำหนักเกิน ภาวะน้ำหนักเกินเเละโรคอ้วนนับเป็นปัจจัยเสี่ยงเบื้องต้นที่สำคัญของเบาหวานชนิดที่ 2 โดยการที่ร่างกายยิ่งมีเนื้อเยื่อไขมันมากเท่าไร ก็ยิ่งเสี่ยงต่อการเกิดภาวะดื้อต่ออินซูลินมากขึ้นเท่านั้น
- ภาวะอ้วนลงพุง การกระจายตัวของไขมันมีส่วนส่งผลต่อการเกิดโรคเบาหวานชนิดที่ 2 โดยหากมีไขมันสะสมในช่องท้องมาก หรือ จะยิ่งเพิ่มความเสี่ยงในการเกิดเบาหวานชนิดที่ 2 มากกว่ามีไขมันสะสมที่บริเวณอื่น ๆ เช่น สะโพก ต้นขา
- การไม่เคลื่อนไหวร่างกาย หรือ มีพฤติกรรมเนือยนิ่ง (sedentary lifestyle) การที่ยิ่งเคลื่อนไหวร่างกายน้อยเท่าไร ก็จะยิ่งเสี่ยงเกิดเบาหวานชนิดที่ 2 มากขึ้นเท่านั้น เนื่องมาจากร่างกายไม่ได้ใช้พลังงาน จึงมีการสะสมพลังงานส่วนเกิน ในรูปของไขมันเพิ่มมากขึ้น ดังนั้น จึงเเนะนำให้ออกกำลังกายเป็นประจำ เพราะจะส่งผลช่วยควบคุมน้ำหนัก กระตุ้นการเปลี่ยนกลูโคสเป็นพลังงาน และทำให้เซลล์ตอบสนองต่อต่ออินซูลินได้ดีขึ้น
- ประวัติครอบครัว ความเสี่ยงในการเกิดเบาหวานชนิดที่ 2 พบเพิ่มขึ้น หากมีญาติสายตรงเป็นเบาหวานชนิดที่ 2
- อายุ ความเสี่ยงของโรคเบาหวานชนิดที่ 2 จะเพิ่มขึ้น เมื่อมีอายุมากขึ้น โดยเฉพาะเมื่ออายุมากกว่า 45 ปี เนื่องจากคนวัยนี้อาจเริ่มมีกิจกรรมที่ต้องใช้เเรง หรือ ออกกำลังกายน้อยลง สูญเสียมวลกล้ามเนื้อมากขึ้น และมีน้ำหนักเพิ่มขึ้น แต่อย่างไรก็ตามในปัจจุบัน อัตราการเกิดโรคเบาหวานในเด็ก วัยรุ่น และวัยหนุ่มสาวก็พบมากขึ้นเรื่อย ๆ เช่นกัน
การวินิจฉัยโรคและการรักษาโรค
ข้อมูลด้านล่างเป็นเพียงข้อมูลเบื้องต้นในเเง่ของการวินิจฉัยเเละการรักษาโรคเบาหวาน เเนะนำให้ปรึกษาหรือสอบถามคุณหมอหากมีข้อสงสัยเพิ่มเติม
การวินิจฉัยเบาหวานชนิดที่ 2
เมื่อสงสัยหรือต้องกายตรวจว่าผู้ป่วยอาจเป็นเบาหวานชนิดที่ 2 หรือไม่ คุณหมอจะทำการการตรวจร่างกายและตรวจวินิจฉัย ซึ่งมีวิธีการตรวจหลัก ๆ ได้ดังต่อไปนี้
- การตรวจระดับฮีโมโกลบิน A1C เรียกอีกอย่างหนึ่งว่า การตรวจระดับน้ำตาลสะสม (Glycosylated Hemoglobin Test) การตรวจนี้เป็นการตรวจที่บ่งชี้ถึงระดับกลูโคสในเลือดโดยเฉลี่ยในช่วง 2-3 เดือนที่ผ่านมา การตรวจฮีโมโกลบิน A1c จะทำการตรวจเลือดโดยที่ผู้เข้ารับการตทดสอบนี้ไม่จำเป็นต้องอดอาหารมาก่อน
- การตรวจระดับกลูโคสในเลือด การตรวจวิธีนี้ ผู้เข้ารับการตรวจจำเป็นต้องอดอาหารเป็นเวลาอย่างน้อย 8 ชั่วโมง หลังจากนั้นจะทำการเจาะเลือด เพื่อตรวจวัดปริมาณระดับน้ำตาลกลูโคสในเลือด
- การทดสอบความทนทานต่อน้ำตาล เป็นการตรวจที่บอกถึงความสามารถในการจัดการกับน้ำตาลของร่างกาย โดยผู้เข้ารับการตรวจจะต้องอกอาหารมาอย่างน้อย 8 ชั่วโมง หลังจากนั้น คุณหมอจะเจาะเลือด ครั้งเเรก เเล้วจึงจะให้ดื่มสารละลายกลูโคสในปริมาณที่กำหนด หลังจากนั้น รอจนครบระยะวลา 2 ชั่วโมง เเล้วจึงเจาะเลือดเป็นครั้งที่ 2 เพื่อตรวจว่าร่างกายจัดการกับน้ำตาลกลูโคสก่อนและหลังดื่มได้ดีเพียงใด
การรักษาเบาหวานชนิดที่ 2
การรักษาเบาหวานชนิดที่ 2 เป้าหมายหลัก คือ การควบคุมระดับน้ำตาลในเลือดให้อยู่ในระดับที่เหมาสม โดยเบื้องต้นเเล้ว เเนะนำให้เริ่มจากการปรับเปลี่ยนพฤติกรรมสุขภาพในการดำเนินชีวิต เพิ่มการออกกำลังกาย การรับประทานอาหารที่เหมาะสม และจัดการความเครียด ซึ่งจะส่งผลให้สุขภาพดีขึ้น เเต่อย่างไรก็ตามในบางรายอาจจำเป็นต้องรับประทานยาร่วมด้วย ซึ่งวิธีการรักษาเบาหวานอาจทำได้ดังนี้
- การลดน้ำหนัก
พบว่าเมื่อน้ำหนักตัวลดลง จะสามารถควบคุมระดับน้ำตาลในเลือดได้ดีขึ้น โดยผู้เชี่ยวชาญเเนะนำให้ผู้ป่วยเบาหวานที่มีภาวะน้ำหนักเกิน หรือ โรคอ้วนร่วมด้วย ควรลดน้ำหนักลงให้ได้อย่างน้อย 7 – 10 % ของน้ำหนักตัว เช่น หากน้ำหนัก 82 กิโลกรัม ก็ควรลดน้ำหนัก 5.9 – 8.2 กิโลกรัม ซึ่งจะส่งผลทำให้ระดับน้ำตาลในเลือดดีขึ้นได้
- การรับประทานอาหารที่มีประโยชน์
เเนะนำให้รับประทานอาหารประเภทแป้ง น้ำตาล และอาหารที่มีไขมันอิ่มตัวสูงลดลง เพิ่มการรับประทานผักและผลไม้ที่มีค่าดัชนีน้ำตาลต่ำให้มากขึ้น รวมถึงการบริโภคไฟเบอร์เพิ่มขึ้น ถือเป็นเคล็ดลับของการรับประทานอาหารที่ดีในผู้ที่เป็นเบาหวานชนิดที่ 2
ทั้งนี้ อาจปรึกษาผู้เชี่ยวชาญ เช่น แพทย์ นักโภชนาการ ถึงรายละเอียดเพิ่มเติมในการเลือกรับประทานอาหารให้เหมาะสมกับภาวะสุขภาพของตนเองมากที่สุด
- การออกกำลังกายสม่ำเสมอ
การออกกำลังกายที่ระดับความเหนื่อยปานกลางเป็นประจำ คือ อย่างน้อย 150 นาทีต่อสัปดาห์ ซึ่งอาจเเบ่งเป็นครั้งละ 30 นาที อย่างน้อย 5 วันต่อสัปดาห์ หรือหากออกกำลังกายในระดับเหนื่อยสูง อาจลดระยะเวลารวมคือ อย่างน้อย 75 นาทีต่อสัปดาห์ เนื่องจากการออกกำลังกายเป็นประจำสม่ำเสมอ อาจช่วยให้ร่างกายเผาผลาญน้ำตาลส่วนเกินได้ดีขึ้น อีกทั้งยังส่งผลให้ร่างกายเเข็งแรงโดยรวมซึ่งช่วยให้รับมือกับโรคเบาหวานชนิดที่ 2 ได้ดียิ่งขึ้น
ทั้งนี้ รูปแบบการออกกำลังกายที่เหมาะสมสำหรับผู้ป่วยโรคเบาหวานชนิดที่ 2 ได้แก่ การออกกำลังกายแบบแอโรบิก เช่น การเดิน การเต้น การว่ายน้ำ เเละอาจทำควบคู่ไปกับการออกกำลังกายแบบมีแรงต้าน (Resistance Exercise) เช่น การยกน้ำหนัก โยคะ สัปดาห์ละ 2 วัน
- การตรวจระดับน้ำตาลในเลือดปลายนิ้วด้วยตนเอง
การตรวจระดับน้ำตาลในเลือดปลายนิ้วด้วยตนเอง จะช่วยให้ผูป่วยทราบถึงระดับน้ำตาลที่เเท้จริงของตนในชีวิตประจำวัน ซึ่งจะช่วยให้สามารถปรบพฤติกรรมาสุขภาพได้ดียิ่งขึ้น อย่างไรก็ตามในผู้ป่วยบางรายอาจต้องตรวจและบันทึกระดับน้ำตาลในเลือดวันละหลายครั้ง โดยเฉพาะเมื่อต้องใช้อินซูลิน นอกจากนี้ยังควรปฏิบัติตามคำแนะนำของคุณหมอ เพื่อควบคุมให้ระดับน้ำตาลในเลือดอยู่ในเกณฑ์ที่เหมาะสม
ผู้ป่วยโรคเบาหวานชนิดที่ 2 บางรายอาจต้องใช้ยาลดระดับน้ำตาล หรือยาฉีดอินซูลินร่วมด้วย โดยในปัจจุบันมียารักษาเบาหวานอยู่หลายชนิด ซึ่งออกฤทธิ์ช่วยลดระดับน้ำตาลผ่านกลไลต่างๆที่ต่างกันออกไป ไม่ว่าจะเป็น ช่วยกระตุ้นการผลิตอินซูลินจากตับอ่อน หรือ ช่วยให้เซลล์ตอบสนองต่ออินซูลินได้ดีขึ้น เพื่อนำน้ำตาลเข้าไปเผาผลาญได้เพิ่มขึ้น หรือออกฤทธิ์กระตุ้นศูนย์ควบคุมความอิ่มในสมอง ช่วยลดความอยากอาหาร ทำให้ควบคุมระดับน้ำตาลได้ดีขึ้น รวมไปถึงผ่านกลไกที่ไต ให้เพิ่มการขับน้ำตาลส่วนเกินทิ้งทางปัสสาวะ โดยการเลือกใช้ยานี้ คุณหมอจะเลือกพิจารณาตามความเหมาะสมของผู้ที่เป็นเบาหวานเเต่ละราย
การปรับไลฟ์สไตล์และการดูแลตัวเอง
การปรับไลฟ์สไตล์และการดูแลตัวเองเพื่อจัดการกับเบาหวานชนิดที่ 2
การปรับไลฟ์สไตล์และการดูแลตัวเองตามเคล็ดลับต่อไปนี้ อาจช่วยให้รับมือกับโรคเบาหวานชนิดที่ 2 ได้อย่างเหมาะสม
- เลือกรับประทานอาหารที่มีประโยชน์ โดยเน้นรับประทานอาหารที่มีไขมันและแคลอรี่ต่ำ อาหารที่มีไฟเบอร์สูง อาทิเช่น ผัก ผลไม้ที่มีค่าดัชนีน้ำตาลต่ำ และธัญพืชเต็มเมล็ดให้มากขึ้น
- ออกกำลังกายเป็นประจำ เเนะนำให้ออกกำลังกายในความเหนื่อยระดับปานกลางอย่างน้อย 150 นาทีต่อสัปดาห์ หรือ วันละ 30 นาที 5 วันต่อสัปดาห์ หากออกกำลังกายในระดับความเหนื่อยสูง เเนะนำให้ออกกำลังกาย อย่างน้อย 75 นาทีต่อสัปดาห์
- ตรวจวัดระดับของน้ำตาลในเลือดเป็นประจำ เพื่อให้ทราบถึงระดับน้ำตาลของตนเอง ในชีวิตประจำวัน โดยอาจทำการตรวจน้ำตาลในเลือด ในช่วงก่อนเเละหลังอาหาร ก่อนเเละหลังออกกำลังกาย หรือช่วงที่อาจมีอาการที่เข้าข่ายภาวะน้ำตาลในเลือดต่ำ นอกจากนี้ หากมีไข้ คลื่นไส้ อาเจียน รับประทานอาหารได้น้อย เเนะนำให้ตรวจระดับน้ำตาลด้วยตนเองเป็นระยะ เเละไปพบคุณหมอ หากระดับน้ำตาลสูง/ต่ำผิดปกติ หรือ อาการไม่ดีขึ้นภายใน 1-2 วัน
- ควบคุมน้ำหนักตัวให้อยู่ในเกณฑ์สุขภาพดี มีค่าดัชนีมวลกาย 18.5 – 22.9
- ตรวจสุขภาพเท้าทุกวัน หากพบความผิดปกติใด ๆ เช่นมีแผลเรื้อรัง หรือ เท้าชา ควรรีบปรึกษาคุณหมอ
- ปฏิบัติตามคำแนะนำเเละไปพบคุณหมออย่างสม่ำเสมอ
CR :: https://www.pobpad.com/ , อ. นพ.วิทวัส แนววงศ์ , https://hellokhunmor.com/

โรคเบาหวาน
ตอบลบโรคเบาหวาน (Diabetes) คือโรคที่เกิดจากความผิดปกติของการทำงานของฮอร์โมนที่ชื่อว่า อินสุลิน (Insulin) ทำให้ร่างกายไม่สามารถนำน้ำตาลที่อยู่ในกระแสเลือดไปใช้ได้อย่างเต็มประสิทธิภาพ ทำให้มีปริมาณน้ำตาล
โรคเบาหวานคืออะไร
โรคเบาหวาน (Diabetes) คือโรคที่เกิดจากความผิดปกติของการทำงานของฮอร์โมนที่ชื่อว่า อินสุลิน (Insulin) ซึ่งโดยปกติแล้วร่างกายของคนเราจำเป็นต้องมีอินสุลิน เพื่อนำน้ำตาลในกระแสเลือดไปเลี้ยงอวัยวะต่าง ๆ ของร่างกาย โดยเฉพาะสมองและกล้ามเนื้อ ในภาวะที่อินสุลินมีความผิดปกติ ไม่ว่าจะเป็นการลดลงของปริมาณอินสุลินในร่างกาย หรือการที่อวัยวะต่าง ๆ ของร่างกายตอบสนองต่ออินสุลินลดลง (หรือที่เรียกว่า ภาวะดื้ออินสุลิน) จะทำให้ร่างกายไม่สามารถนำน้ำตาลที่อยู่ในกระแสเลือดไปใช้ได้อย่างเต็มประสิทธิภาพ ทำให้มีปริมาณน้ำตาลคงเหลือในกระแสเลือดมากกว่าปกติ
สาเหตุของโรคเบาหวานเกิดจากการที่ระดับน้ำตาลในกระแสเลือดสูงมากขึ้นถึงระดับหนึ่ง จนทำให้ไตดูดกลับน้ำตาลได้ไม่หมด ซึ่งปกติไตจะมีหน้าที่ดูดกลับน้ำตาลจากสารที่ถูกกรองจากหน่วยไตไปใช้ ส่งผลให้มีน้ำตาลรั่วออกมากับปัสสาวะ จึงเป็นที่มาของคำว่า “โรคเบาหวาน” หากเราปล่อยให้เกิดภาวะเช่นนี้ไปนาน ๆ โดยไม่ได้รับการรักษาอย่างถูกวิธี จะทำให้เกิดภาวะแทรกซ้อนที่ร้ายแรงตามมาในที่สุด
ชนิดของโรคเบาหวาน
เบาหวานชนิดที่ 1 – เกิดจากภูมิคุ้มกันร่างกายทำลายเซลล์สร้างอินสุลินในตับอ่อน ทำให้เกิดภาวะขาดอินสุลิน
เบาหวานชนิดที่ 2 – เกิดจากภาวะการลดลงของการสร้างอินสุลิน ร่วมกับภาวะดื้ออินสุลิน และมักเป็นกรรมพันธุ์
เบาหวานชนิดพิเศษ – สาเหตุของโรคเบาหวานชนิดนี้อาจเกิดจากความความผิดปกติของตับอ่อน หรือเป็นโรคที่เกี่ยวกับการทำงานที่ผิดปกติของอินสุลินโดยกำเนิด
เบาหวานขณะตั้งครรภ์ – เบาหวานชนิดนี้เกิดขึ้นขณะตั้งครรภ์และหายไปได้หลังคลอดบุตร แต่มีโอกาสเสี่ยงที่จะเกิดโรคเบาหวานชนิดที่ 2 ในอนาคต
อาการของโรคเบาหวาน
เบาหวานที่พบได้บ่อยที่สุด คือเบาหวานชนิดที่ 2 สาเหตุของโรคเบาหวานชนิดนี้เกิดจากกรรมพันธุ์และการใช้ชีวิตประจำวัน เช่น การรับประทานอาหารประเภทแป้ง ของหวานมากเกินไป ภาวะน้ำหนักเกิน อ้วนลงพุง การขยับร่างกายที่น้อยลง ไม่ออกกำลังกาย เป็นต้น
เบาหวานชนิดนี้ มักเกิดในกลุ่มคนที่มีอายุมากกว่า 30 ปีขึ้นไป อย่างไรก็ตาม โรคเบาหวานชนิดที่ 2 พบว่าเกิดในกลุ่มคนที่มีอายุน้อยลงเรื่อยๆ เช่น อายุ 20 - 30 ปี ซึ่งสัมพัทธ์กับการรับประทานอาหารที่เป็นแป้ง ของหวาน หรือการออกกำลังกายที่ลดลง และ โรคอ้วน ผู้ป่วยเบาหวานชนิดที่ 2 ที่อายุยังน้อย มีโอกาสจะควบคุมอาการโรคได้ยากกว่า เกิดโรคแทรกซ้อนได้ง่ายกว่า และมักจะเกิดภาวะแทรกซ้อนรุนแรงในช่วงอายุที่น้อยกว่า
ดังนั้น การควบคุมเบาหวานให้อยู่ในระดับที่ปกติ จึงมีความสำคัญอย่างมากรวมถึงการค้นหาโรคเบาหวานในกลุ่มเสี่ยง เพื่อป้องกันและการรักษาโรคเบาหวานได้อย่างทันท่วงที จะส่งผลให้ลดภาวะแทรกซ้อนจากโรคเบาหวานระยะยาวได้
ภาวะแทรกซ้อนของโรคเบาหวาน
เมื่อมีภาวะน้ำตาลในเลือดสูงผิดปกติเป็นระยะเวลานาน น้ำตาลที่สูงจะส่งผลโดยตรงต่อหลอดเลือดทั้งขนาดเล็กและขนาดใหญ่ โดยทำให้เกิดภาวะอักเสบ และภาวะหลอดเลือดอุดตันได้ง่ายกว่าคนปกติ นอกจากนี้ยังส่งผลต่อภาวะภูมิคุ้มกันของร่างกาย โดยในภาวะน้ำตาลในเลือดสูงเรื้อรัง ทำให้น้ำตาลส่วนเกินไปเกาะกับเม็ดเลือดขาวที่ใช้ต่อสู้กับเชื้อโรค ทำให้เม็ดเลือดขาวมีประสิทธิภาพในการต่อสู้กับเชื้อโรคต่างๆได้ลดลง ส่งผลให้เกิดภาวะติดเชื้อต่าง ๆ ได้ง่าย
ภาวะแทรกซ้อนหลัก ๆ ที่พบได้ในผู้ป่วยเบาหวาน
ตอบลบภาวะแทรกซ้อนทางตา
ภาวะแทรกซ้อนทางตาหรือที่เรียกกันว่า ภาวะเบาหวานขึ้นตา ภาวะน้ำตาลในเลือดสูงเรื้อรังส่งผลต่อจอประสาทตาทำให้เกิดจอประสาทเสื่อม หากปล่อยทิ้งไว้โดยไม่ได้รับการรักษา อาจทำให้เกิดจอประสาทตาลอก และตาบอดได้ในที่สุด นอกจากนี้ผู้ป่วยเบาหวานยังเสี่ยงต่อภาวะต้อกระจก ต้อหินได้มากกว่าคนปกติอีกด้วย
ภาวะแทรกซ้อนทางไต
ภาวะแทรกซ้อนทางไต หรือที่เรียกกันว่า ภาวะเบาหวานลงไต ในระยะเริ่มแรก ไตจะมีการทำงานที่หนักขึ้น เนื่องจากน้ำตาลในเลือดที่สูง ส่งผลให้มีแรงดันเลือดไปที่ไตสูงตามไปด้วย หากตรวจการทำงานของไตในระยะนี้ จะไม่พบความผิดปกติ การตรวจปัสสาวะอาจมีหรือยังไม่มีโปรตีนไข่ขาว (อัลบูมิน) รั่วออกมากับปัสสาวะ ระยะถัดมาจะเริ่มพบมีโปรตีนไข่ขาวรั่วออกมากับปัสสาวะ และอาจมีการทำงานของไตที่ลดลงเล็กน้อย หากไม่ได้รับการรักษาอย่างถูกวิธี การทำงานของไตจะลดลงเรื่อยๆ และอาจดำเนินไปถึงภาวะไตวายเรื้อรังจนต้องทำการล้างไตในที่สุด
ภาวะแทรกซ้อนทางเส้นประสาท
ภาวะนี้เป็นภาวะที่พบบ่อยที่สุด คือผู้ป่วยมักมีอาการชาปลายมือปลายเท้า เหมือนใส่ถุงมือหรือถุงเท้าอยู่ตลอดเวลา บางคนอาจมีอาการเจ็บแปลบเหมือนโดนเข็มแหลม ๆ ทิ่ม บางคนมีอาการแสบร้อนบริเวณปลายมือเท้า อาการทางระบบประสาทที่พบได้แต่ไม่บ่อย เช่น เหงื่อไม่ออกหรือออกง่ายกว่าปกติ หัวใจเต้นผิดจังหวะ กลืนสำลัก ท้องอืดง่าย จุกแน่นลิ้นปี่ ซึ่งเป็นอาการของระบบประสาทที่ควบคุมการบีบเคลื่อนตัวของทางเดินอาหารผิดปกติ
เส้นเลือดแดงใหญ่อุดตัน
อาการเส้นเลือดแดงใหญ่อุดตันมักเกิดขึ้นโดยเฉพาะบริเวณขา อาการที่พบได้บ่อยคือ มีอาการปวดขามากเมื่อเดินหรือวิ่ง และดีขึ้นเมื่อพักหรือห้อยขาลงที่ต่ำ ปลายเท้าเย็น ขนขาร่วง ผิวหนังบริเวณขาเงามัน ซึ่งหากปล่อยทิ้งไว้โดยไม่ได้รับการรักษา อาจทำให้เกิดภาวะเส้นเลือดอุดตันจนปลายเท้าขาดเลือด ติดเชื้อ และอาจต้องตัดนิ้วเท้า หรือขาทิ้งในที่สุด
เส้นเลือดหัวใจตีบ
ภาวะนี้เป็นภาวะแทรกซ้อนที่พบได้บ่อยในผู้ป่วยโรคเบาหวาน และเป็นภาวะแทรกซ้อนที่รุนแรง โดยเส้นเลือดที่ไปเลี้ยงหัวใจตีบ ทำให้กล้ามเนื้อหัวใจขาดเลือด หรือหากตีบรุนแรงอาจทำให้กล้ามเนื้อหัวใจตาย ส่งผลให้การบีบตัวของหัวใจลดลง เกิดหัวใจวาย ความดันโลหิตต่ำ หัวใจเต้นผิดจังหวะ และเสียชีวิตเฉียบพลันได้
เส้นเลือดสมองตีบ
อาการเส้นเลือดสมองตีบเป็นภาวะแทรกซ้อนที่รุนแรงเช่นกัน เมื่อเกิดภาวะเส้นเลือดสมองตีบ ทำให้การทำงานของสมองและเส้นประสาทบริเวณที่ขาดเลือดลดลงหรือไม่ทำงาน ส่งผลให้เกิดอัมพฤกษ์ อัมพาต ปากเบี้ยว พูดไม่ชัด หรือมีอาการชาครึ่งซีก
จะทราบได้อย่างไรว่าเป็นเบาหวาน
นอกจากภาวะแทรกซ้อนจากโรคเบาหวานมีอาการที่รุนแรง และก่อให้เกิดภาวะทุพพลภาพ หรือเสียชีวิตได้ แต่หากเราทราบสาเหตุของโรคเบาหวานและทำการตรวจวินิจฉัยโรคได้ตั้งแต่ระยะแรก และผู้ป่วยได้รับการรักษาอย่างถูกวิธี ก็สามารถลดโอกาสเกิดภาวะแทรกซ้อนดังกล่าวได้มาก
ผู้ป่วยเบาหวานจะมีอาการแสดงที่หลากหลาย ตั้งแต่ไม่มีอาการผิดปกติอะไรเลย ไปจนถึงภาวะช็อกน้ำตาล อย่างไรก็ตาม อาการที่เราสามารถสังเกตได้ เช่น เหนื่อยง่ายกว่าปกติ ปัสสาวะบ่อย หิวน้ำบ่อย โดยเฉพาะปัสสาวะตอนกลางคืน ซึ่งอาจมากเกิน 3 ครั้ง/คืน น้ำหนักลดฮวบฮาบโดยไม่ทราบสาเหตุ ปลายมือปลายเท้าชา แสบร้อน หรือรู้สึกคล้ายเข็มแหลมๆทิ่ม แผลเรื้อรัง หายช้า เสื่อมสมรรถภาพทางเพศ ตามัวลง มองไม่ชัดเท่าปกติ หรือในคนสายตาสั้นอาจมองเห็นชัดขึ้น
บุคคลที่เสี่ยงต่อการเกิดโรคเบาหวาน ได้แก่ ผู้ที่มีน้ำหนักเกินมาตรฐาน โดยกำหนดที่ดัชนีมวลกาย ≥ 23 kg/m2 ผู้ที่มีภาวะอ้วนลงพุง รอบเอวใหญ่ โดยเฉพาะในผู้ชาย ≥ 90 เซนติเมตร และในผู้หญิง ≥ 80 เซนติเมตร ผู้ที่มีญาติสายตรงป่วยเป็นโรคเบาหวาน ผู้หญิงที่เคยเป็นเบาหวานขณะตั้งครรภ์ หรือเคยคลอดบุตรที่มีน้ำหนักแรกคลอด 4 กิโลกรัมขึ้นไป รวมถึงชาวเอเชียที่อาจไม่มีปัจจัยเสี่ยงข้างต้นแต่มีอายุ 35 ปีขึ้นไป ควรได้รับการตรวจคัดกรองโรคเบาหวาน
การวินิจฉัยโรคเบาหวาน
ตอบลบปัจจุบันการวินิจฉัยโรคเบาหวานมีทั้งหมด 4 วิธี แต่ที่แพร่หลายและแม่นยำในประเทศไทย มี 3 วิธี ได้แก่
น้ำตาลในเลือดหลังงดอาหารที่มีพลังงานเป็นเวลา 8-12 ชั่วโมง เกิน 126 มิลลิกรัมต่อเดซิลิตรขึ้นไป อย่างน้อย 2 ครั้ง
น้ำตาลในเลือดหลังกลืนน้ำตาลกลูโคส 75 กรัม เป็นเวลา 2 ชั่วโมง เกิน 200 มิลลิกรัมต่อเดซิลิตรขึ้นไป
น้ำตาลในเลือดแบบสุ่มโดยไม่ได้งดอาหารที่ให้พลังงาน เกิน 200 มิลลกรัมต่อเดซิลิตร ร่วมกับมีอาการที่เข้าได้กับโรคเบาหวานเช่น ปัสสาวะบ่อย กระหายน้ำบ่อย เป็นต้น
การรักษาโรคเบาหวาน
การรักษาโรคเบาหวาน เป็นการรักษาที่ต้องอาศัยความร่วมมือทั้งจากแพทย์ พยาบาล โภชนากร และ ที่สำคัญที่สุดคือตัวผู้ป่วยเอง ผู้ป่วยต้องตระหนักถึงความสำคัญของการรักษา โดยต้องเข้าใจก่อนว่า โรคเบาหวานเป็นโรคเรื้อรังที่ไม่สามารถรักษาให้หายขาดได้ แต่สามารถควบคุมให้อยู่ในเกณฑ์ที่ใกล้เคียงปกติที่สุดได้ ผู้ป่วยเบาหวานสามารถใช้ชีวิตประจำวันและทำกิจกรรมต่าง ๆ รวมถึงทำงานประจำได้ตามปกติหากแต่ต้องควบคุมระดับน้ำตาลให้อยู่ในเกณฑ์ปกติโดยการควบคุมอาหาร ออกกำลังกาย และใช้ยาลดระดับน้ำตาลในเลือด รวมทั้งติดตามการรักษาอย่างสม่ำเสมอ ก็จะช่วยลดโอกาสการเกิดภาวะแทรกซ้อนต่าง ๆ ที่กล่าวมาแล้วข้างต้นได้มาก
การควบคุมอาหาร
การรักษาโรคเบาหวานด้วยวิธีการควบคุมอาหารมีความสำคัญมากในการลดระดับน้ำตาลในเลือด และถือเป็นการรักษาหลักที่ผู้ป่วยเบาหวานทุกรายควรเข้าใจและปฏิบัติอย่างถูกต้อง โดยอาหารที่ผู้ป่วยเบาหวานสามารถรับประทานได้อย่างไม่จำกัดจำนวนได้แก่ ผักใบเขียวทุกชนิด เนื้อสัตว์ไม่ติดมัน ไข่ขาว เป็นต้น อาหารบางชนิดที่สามารถรับประทานได้ในปริมาณจำกัด เช่น ผลไม้ แนะนำให้รับประทานผลไม้ชนิดหวานน้อย เช่นฝรั่ง ชมพู่ แก้วมังกร เป็นต้น
การออกกำลังกาย
สำหรับผู้ป่วยโรคเบาหวานการออกกำลังกายก็เป็นอีกหนึ่งวิธีการรักษาโรคเบาหวานที่สำคัญ เนื่องจากจะช่วยให้อินสุลินทำงานได้อย่างมีประสิทธิภาพมากขึ้น แนะนำว่าควรออกกำลังกายชนิดแอโรบิค เช่น วิ่งเหยาะๆ ว่ายน้ำ ปั่นจักรยาน ให้ได้อย่างน้อย 150 นาทีต่อสัปดาห์ และออกกำลังกายชนิดต้านน้ำหนัก เช่น การยกเวท เป็นเวลาอย่างน้อย 45 นาทีต่อวัน 2 วันต่อสัปดาห์ และไม่ควรนั่งอยู่เฉย ๆ หรือนอนเล่นพักผ่อนเกิน 90 นาที หากเกินควรลุกขึ้นเปลี่ยนอิริยาบท
การใช้ยา
การรักษาโรคเบาหวานโดยการใช้ยา แพทย์จะพิจารณาจากชนิดของโรคเบาหวาน เช่น เบาหวานชนิดที่ 1 ควรรักษาโดยการฉีดอินสุลินเท่านั้น ส่วนในเบาหวานชนิดที่ 2 แพทย์จะพิจารณาตามความรุนแรงของโรคและภาวะแทรกซ้อน โอกาสการเกิดน้ำตาลในเลือดต่ำ และเศรษฐานะของผู้ป่วยเพื่อประกอบการพิจารณาในการเลือกใช้ยา
โรคเบาหวานป้องกันได้หรือไม่
ในปัจจุบันยังไม่สามารถป้องกันโรคเบาหวานชนิดที่ 1 ได้ แต่โรคเบาหวานชนิดที่ 2 นั้นสามารถป้องกันได้แล้ว มีการศึกษาหลายการศึกษาแสดงให้เห็นว่า การนำผู้ที่มีภาวะเสี่ยงที่จะเกิดเบาหวานมาออกกำลังกายอย่างสม่ำเสมอ ควบคู่ไปกับการควบคุมอาหารอย่างเคร่งครัด จนมีน้ำหนักตัวที่ลดลงอย่างน้อย 7-10% ของน้ำหนักตัวเดิม สามารถลดอัตราการเกิดโรคเบาหวานลงได้อย่างมีนัยสำคัญ
โรคเบาหวานสามารถหายขาดได้หรือไม่
ในอดีตความสามารถในการรักษาโรคเบาหวานมีเพียงการควบคุม และการลดการเกิดภาวะแทรกซ้อนของโรคเบาหวานเท่านั้น ไม่สามารถรักษาโรคเบาหวานให้หายขาดได้ แต่ในปัจจุบัน ได้มีการศึกษาวิจัยอย่างต่อเนื่อง จนพบว่ามีวิธีการรักษาผู้ป่วยเบาหวานให้หายขาดได้ โดยเฉพาะผู้ป่วยที่เป็นเบาหวานมาไม่นาน ได้แก่การผ่าตัดกระเพาะอาหารเพื่อควบคุมน้ำหนักในผู้ป่วยโรคเบาหวานที่มีโรคอ้วนร่วมด้วย พบว่านอกจากจะสามารถลดน้ำหนักได้อย่างมีประสิทธิภาพแล้ว ยังสามารถทำให้หายขาดจากโรคเบาหวานได้ในผู้ป่วยบางราย อย่างไรก็ตาม การผ่าตัดกระเพาะอาหารดังกล่าว ไม่สามารถทำได้ทุกคน และอาจมีผลข้างเคียงจากการผ่าตัดตามมา แพทย์จึงเลือกทำการผ่าตัดในผู้ป่วยบางรายที่มีความจำเป็นเท่านั้น
โรคเบาหวานเป็นโรคเรื้อรัง และพบอุบัติการณ์การเกิดโรคเพิ่มขึ้นทุกวัน แม้จะเป็นโรคที่ก่อให้เกิดภาวะแทรกซ้อนต่าง ๆ ตามมาได้มากมาย แต่ก็เป็นโรคที่สามารถควบคุมได้ หากผู้ป่วยทำความเข้าใจกับตัวโรค และให้ความร่วมมือในการรักษา ก็จะทำให้ผู้ป่วยมีคุณภาพชีวิตที่ดีใกล้เคียงกับคนปกติได้
บทความโดย
พญ.ศศิภัสช์ ช้อนทอง
เบาหวานชนิดที่ 2
ตอบลบเบาหวานชนิดที่ 2 เป็นความผิดปกติของเมแทบอลิซึมระยะยาวซึ่งมีลักษณะคือ ภาวะน้ำตาลสูงในเลือด การดื้ออินซูลิน และการขาดอินซูลินโดยสัมพัทธ์ อาการโดยทั่วไปได้แก่ กระหายน้ำเพิ่มขึ้น ปัสสาวะมากและน้ำหนักลดที่อธิบายสาเหตุไม่ได้ นอกจากนี้ ยังอาจมีอาการหิวบ่อย รู้สึกเหนื่อย และปวดไม่หาย อาการมักมาอย่างช้า ๆ ภาวะแทรกซ้อนระยะยาวจากภาวะน้ำตาลสูงในเลือดรวมถึงโรคหัวใจ โรคหลอดเลือดสมอง โรคจอตาเหตุเบาหวานซึ่งอาจเป็นเหตุให้ตาบอด ไตวายและมีการไหลเวียนโลหิตในแขนขาน้อยซึ่งอาจทำให้ต้องตัดอวัยวะออก อาจเกิดภาวะน้ำตาลสูงในเลือดและออสโมลาริตีสูง (hyperosmolar hyperglycemic state) ทว่า ภาวะเลือดเป็นกรดจากคีโตน (ketoacidosis) พบไม่บ่อย
เบาหวานชนิดที่ 2 ส่วนใหญ่เกิดจากโรคอ้วนและการขาดการออกกำลังกาย บางคนมีความเสี่ยงทางพันธุกรรมมากกว่าคนทั่วไป มีผู้ป่วยเบาหวานชนิดที่ 2 คิดเป็นประมาณ 90% ของผู้ป่วยเบาหวานทั้งหมด ส่วนอีก 10% ที่เหลือเป็นเบาหวานชนิดที่ 1 และเบาหวานแห่งครรภ์เป็นหลัก ในเบาหวานชนิดที่ 1 มีระดับอินซูลินทั้งหมดลดลงเพื่อควบคุมน้ำตาลในเลือด เนื่องจากการเสียเซลล์บีตาที่ผลิตอินซูลินในตับอ่อนเหตุภาวะภูมิต้านตนเอง การวินิจฉัยโรคเบาหวานทำได้โดยการตรวจเลือดซึ่งมีหลายวิธี เช่น การตรวจระดับกลูโคสในพลาสมาขณะอดอาหาร (fasting plasma glucose) การทดสอบความทนกลูโคสทางปาก (oral glucose tolerance test) หรือการตรวจระดับฮีโมโกลบินไกลเคต (glycated hemoglobin, A1C)
เบาหวานชนิดที่ 2 ป้องกันได้ส่วนหนึ่งโดยการรักษาน้ำหนักให้ปกติ ออกกำลังกายสม่ำเสมอและรับประทานอาหารอย่างเหมาะสม การรักษามีการออกกำลังกายและเปลี่ยนแปลงอาหาร หากระดับน้ำตาลในเลือดไม่ลดลงอย่างเพียงพอ โดยทั่วไปแล้วแนะนำให้ใช้ยาเมตฟอร์มิน (metformin) หลายคนอาจลงเอยด้วยการฉีดอินซูลิน[9] ในผู้ที่ต้องใช้อินซูลิน แนะนำให้ตรวจระดับน้ำตาลในเลือดเป็นประจำ ทว่า อาจไม่จำเป็นในรายที่รับประทานยา การผ่าตัดโรคอ้วน (bariatric surgery) มักทำให้โรคเบาหวานดีขึ้นในผู้ป่วยอ้วน
อัตราเบาหวานชนิดที่ 2 เพิ่มขึ้นมากนับแต่ปี พ.ศ. 2503 ในทำนองเดียวกับโรคอ้วน ในปี พ.ศ. 2558 มีประชากรประมาณ 392 ล้านคนได้รับการวินิจฉัยเป็นโรคเบาหวานชนิดที่ 2 เมื่อเทียบกับประมาณ 30 ล้านคนในปี พ.ศ. 2528 ตรงแบบโรคเริ่มในวัยกลางคนหรือสูงอายุ แม้อัตราเบาหวานชนิดที่ 2 กำลังเพิ่มขึ้นในคนหนุ่มสาว เบาหวานชนิดที่ 2 สัมพันธ์กับการคาดหมายคงชีพสั้นลงสิบปี
สาเหตุ
เบาหวานชนิดที่ 2 เป็นผลจากปัจจัยหลาย ๆ อย่างประกอบกัน ทั้งส่วนที่เป็นจากพันธุกรรม และส่วนที่เป็นจากวิถีชีวิต ซึ่งบางปัจจัยก็สามารถควบคุมได้ เช่น อาหาร ความอ้วน บางปัจจัยก็ไม่สามารถควบคุมได้ เช่น อายุมาก เพศหญิงพบบ่อยกว่าเพศชาย และพันธุกรรม ภาวะโภชนาการของมารดาขณะตั้งครรภ์ก็อาจมีส่วน โดยอาจผ่านกลไกการเติมหมู่เมทิลให้กับดีเอ็นเอของทารกในครรภ์ แบคทีเรียประจำถิ่นในลำไส้บางชนิดถูกพบว่ามีความเชื่อมโยงกับเบาหวานชนิดที่ 2 ได้แก่ Prevotella copri และ Bacteroides vulgatus
วิถีชีวิต
ปัจจัยจากวิถีชีวิตมีความสัมพันธ์กับการเกิดเบาหวานชนิดที่ 2 อย่างมาก โดยปัจจัยที่โดดเด่นที่สุดคือ โรคอ้วน ภาวะน้ำหนักเกิน การขาดกิจกรรมทางกาย กินอาหารไม่เหมาะสม ความเครียด และการใช้ชีวิตแบบสังคมเมือง
พันธุกรรม
มียีนหลายยีนที่สัมพันธ์กับการเกิดเบาหวานชนิดที่ 2 โดยไม่ได้มียีนใดยีนหนึ่งที่ทำให้เป็นเบาหวาน แต่ความผิดปกติของยีนแต่ละตัวต่างเพิ่มโอกาสที่จะเป็นเบาหวานชนิดที่ 2 ได้ พบว่ามีผู้ป่วยเบาหวาน 72% ที่มีความสัมพันธ์กับพันธุกรรม
โรคและยาต่าง ๆ
มียาและโรคบางอย่างที่เพิ่มโอกาสเป็นเบาหวานชนิดที่ 2 ได้ เช่น กลูโคคอร์ติคอยด์ ไทอะไซด์ เบตาบล็อกเกอร์ ยาต้านจิตเวชนอกแบบ และสแตติน คนที่เคยเป็นเบาหวานขณะตั้งครรภ์มีโอกาสเป็นเบาหวานที่ชนิดที่ 2 เพิ่มขึ้น โรคอื่น ๆ ที่สัมพันธ์กับเบาหวานชนิดที่ 2 เช่น สภาพโตเกินไม่สมส่วน กลุ่มอาการคุชชิง ไทรอยด์ทำงานเกิน ฟีโอโครโมไซโตมา และมะเร็งบางชนิด เช่น กลูคากอโนมา เป็นต้น ผู้ป่วยมะเร็งที่เป็นเบาหวานชนิดที่ 2 ด้วยมีโอกาสเสียชีวิตมากกว่าผู้ป่วยมะเร็งที่ไม่เป็นเบาหวานชนิดที่ 2 ภาวะพร่องฮอร์โมนเทสโทสเตอโรนพบว่าสัมพันธ์กับการเกิดเบาหวานชนิดที่ 2 โรคการกินผิดปกติบางโรคอาจมีผลต่อเบาหวานชนิดที่ 2 โดยบูลิเมียเพิ่มโอกาสเป็นเบาหวาน และอะนอเร็กเซียลดโอกาสเป็นเบาหวาน
ทำความรู้จักเบาหวานชนิดที่ 2
ตอบลบสาเหตุสำคัญ
โดยมีสาเหตุหลักที่เกิดจากภาวะดื้อต่ออินซูลิน (insulin resistance) โดยปกติแล้วเมื่อเรารับประทานอาหารตับอ่อนก็จะผลิตอินซูลินเพื่อนำน้ำตาลที่ได้จากการย่อยอาหาร เข้าไปยังเซลล์ เพื่อเปลี่ยนแปลงเป็นพลังงานให้กับร่างกาย แต่ภาวะดื้ออินซูลิน ทำให้เซลล์ไม่ตอบสนองต่ออินซูลิน จึงทำให้ระดับน้ำตาลในเลือดสูงเกิดเป็นเบาหวาน
อาการ
กระหายน้ำบ่อย
ปัสสาวะบ่อย
น้ำหนักลด
อ่อนเพลีย
ตามัว
แผลหายช้า
ใครบ้างที่เสี่ยง ต่อการเกิดโรคเบาหวานชนิดที่ 2
อายุมากกว่า 30 ปี
มีประวัติคนในครอบครัวเป็นโรคเบาหวาน
เป็นโรคอ้วน หรือน้ำหนักเกิน
ผู้ที่มีภาวะดื้อต่ออินซูลิน
ขาดการออกกำลังกาย
มีปัญหาทางสุขภาพ เช่น ความดันโลหิตสูง
วิธีการรักษา
ลดน้ำหนัก
รับประทานอาหารให้ถูกหลักโภชนาการ
เลิกสูบบุหรี่
รับประทานยาตามคำแนะนำของแพทย์
ออกกำลังกายสม่ำเสมอ
ควบคุม : ระดับน้ำตาลในเลือด, ระดับความดันโลหิต, ระดับไขมันคอเลสเตอรอล
โรคแทรกซ้อนที่เกิดขึ้นจากการเป็นโรคเบาหวานชนิดที่ 2
โรคไต
ปัญหาทางระบบสืบพันธุ์และกระเพาะปัสสาวะ
โรคหัวใจและหลอดเลือดสมอง
ปัญหาที่เท้า / แผลที่เท้า
เส้นประสาทถูกทำลาย
โรคตา / มองภาพไม่ชัด
โรคเหงือกและปัญหาในช่องปากอื่น ๆ
เบาหวานมี 5 ชนิดและวิธีรักษาแตกต่างกัน
ตอบลบคณะนักวิจัยจากสวีเดนและฟินแลนด์พบว่า โรคเบาหวานซึ่งคนจำนวนมากเป็นกันอยู่นั้น ไม่ได้มีเพียง 2 ชนิดตามที่เคยเข้าใจกันมา แต่สามารถแบ่งออกเป็นกลุ่มอาการย่อยที่แตกต่างกันไปได้อีก ทำให้โรคเบาหวานในปัจจุบันมีถึง 5 ชนิด ซึ่งแต่ละชนิดจะมีวิธีการรักษาที่แตกต่างกัน
คณะนักวิจัยจากศูนย์โรคเบาหวานมหาวิทยาลัยลุนด์ของสวีเดน และสถาบันเพื่อการแพทย์ระดับโมเลกุลของฟินแลนด์ ได้วิเคราะห์ตัวอย่างเลือดของผู้ป่วยเบาหวาน 14,775 คนในแถบสแกนดิเนเวีย และพบว่าสามารถแบ่งกลุ่มผู้ป่วยตามอาการที่เป็นอยู่รวมทั้งลักษณะทางเคมีในเลือดได้อย่างน้อย 5 กลุ่ม ซึ่งมีความซับซ้อนกว่าการแบ่งผู้ป่วยโรคเบาหวานออกเป็นชนิดที่ 1 ซึ่งแพ้ภูมิคุ้มกันตนเอง และชนิดที่ 2 ซึ่งเป็นเบาหวานเพราะความอ้วน แบบที่ทำกันมาแต่เดิมอย่างมาก
มีการตีพิมพ์ผลการศึกษาดังกล่าวในวารสารการแพทย์ Lancet Diabetes and Endocrinology โดยระบุถึงโรคเบาหวาน 5 ชนิดไว้ดังนี้
ชนิดที่ 1 เป็นโรคเบาหวานที่เกิดจากการแพ้ภูมิคุ้มกันในร่างกายตนเองอย่างรุนแรง ผู้ป่วยมักเริ่มมีอาการตั้งแต่อายุยังน้อย แต่การที่ภูมิคุ้มกันโจมตีตนเองทำให้เบตาเซลล์ในตับอ่อนถูกทำลายและไม่สามารถผลิตอินซูลินได้ ซึ่งโดยทั่วไปแล้วโรคเบาหวานชนิดนี้คล้ายกับโรคเบาหวานชนิดที่ 1 ตามแบบดั้งเดิม
ชนิดที่ 2 เป็นโรคเบาหวานที่เกิดจากร่างกายขาดอินซูลินอย่างรุนแรง ผู้ป่วยมักเริ่มมีอาการตั้งแต่อายุยังน้อยคล้ายกับผู้ป่วยกลุ่มแรก แม้จะมีน้ำหนักตัวปกติและไม่เป็นโรคแพ้ภูมิคุ้มกันในร่างกายตนเองก็ตาม
ชนิดที่ 3 ผู้ป่วยจะมีความต้านทานอินซูลินสูงเนื่องจากมีน้ำหนักเกิน แม้ร่างกายจะยังผลิตอินซูลินอยู่แต่ไม่ตอบสนองต่ออินซูลินที่หลั่งออกมาอีกต่อไป
ชนิดที่ 4 เป็นโรคเบาหวานแบบไม่รุนแรงซึ่งเชื่อมโยงเกี่ยวข้องกับโรคอ้วน ผู้ป่วยมักจะมีน้ำหนักตัวเกินอย่างมาก แต่การทำงานของระบบเผาผลาญนั้นใกล้เคียงกับคนปกติมากกว่าผู้ป่วยเบาหวานชนิดที่ 3
ชนิดที่ 5 เป็นโรคเบาหวานแบบไม่รุนแรงซึ่งเชื่อมโยงเกี่ยวข้องกับความชรา ผู้ป่วยมักเริ่มมีอาการเมื่อมีอายุมากแล้ว แต่ไม่สู้ร้ายแรงนักเมื่อเทียบกับผู้ป่วยกลุ่มอื่น ๆ
การแบ่งประเภทของโรคเบาหวานเสียใหม่นี้ ช่วยให้ความกระจ่างมากขึ้นในการวินิจฉัยและรักษาผู้ป่วย โดยเฉพาะอย่างยิ่งผู้ที่ได้รับการวินิจฉัยว่าเป็นโรคเบาหวานชนิดที่ 2 แบบดั้งเดิม ซึ่งที่จริงแล้วผู้ป่วยแต่ละคนในกลุ่มนี้มีสาเหตุของโรคและอาการแตกต่างกันออกไป โดยไม่จำเป็นว่าจะต้องเป็นผู้มีน้ำหนักเกินเพราะการใช้ชีวิตที่ไม่ถูกต้องหรือเป็นโรคอ้วนมาก่อน
คณะวิจัยชี้ว่า ผู้ป่วยโรคเบาหวานชนิดที่ 2 ตามเกณฑ์ใหม่ ควรได้รับการรักษาแบบเดียวกับผู้ป่วยโรคเบาหวานชนิดที่ 1 มากกว่า เพราะมีความบกพร่องของเบตาเซลล์เหมือนกัน และไม่ได้เป็นโรคเบาหวานเพราะไขมันที่สะสมในร่างกายทำให้เกิดการต้านทานอินซูลินแต่อย่างใด
นอกจากนี้ ผู้ป่วยโรคเบาหวานชนิดที่ 2 ตามเกณฑ์ใหม่ ยังมีความเสี่ยงที่จะตาบอดสูงกว่ากลุ่มอื่น ในขณะที่ผู้ป่วยเบาหวานชนิดที่ 3 ก็เสี่ยงจะเป็นโรคไตสูงกว่าด้วยเช่นกัน ทำให้การแยกแยะชนิดของเบาหวานใหม่นี้เป็นประโยชน์ต่อการตรวจคัดกรองโรคที่ผู้ป่วยแต่ละกลุ่มมีความเสี่ยงไม่เหมือนกันด้วย
อย่างไรก็ตาม แพทย์หญิงวิกตอเรีย ซาเลม นักวิจัยและที่ปรึกษาของอิมพีเรียล คอลเลจ ลอนดอน (ไอซีแอล) บอกว่าการแยกชนิดของเบาหวานเสียใหม่ครั้งนี้เป็นก้าวแรกสำหรับการศึกษาต่อไปในกลุ่มประชากรที่กว้างขวางหลากหลายขึ้น โดยเฉพาะอย่างยิ่งในกลุ่มชาวเอเชียใต้ ซึ่งน่าจะทำให้พบชนิดย่อยของโรคเบาหวานเพิ่มเติมได้อีกถึงกว่า 500 ชนิด แต่การปรับวิธีรักษาตามเกณฑ์แบ่งกลุ่มโรคเบาหวานใหม่นี้ น่าจะยังไม่เกิดขึ้นจนกว่าจะมีการศึกษาเพิ่มเติมต่อไปเสียก่อน
https://www.bbc.com/thai/features-43269035